Synonymer
Ledgångsreumatism
Andra stavningar
–
Latin/Grekiska
Arthritis rheumatoides
Engelska
Rheumatoid arthritis (RA)
BAKGRUND
Definition
Reumatoid artrit (RA) är en kronisk, symmetrisk, erosiv synovit (polyartrit) av perifera leder (i.e. handleder, MCP, MTPs). RA är en systemisk inflammationssjukdom som kännetecknas av ett antal extraartikulära manifestationerEpidemiologi
Påverkar 0,5–1 % av den vuxna befolkningen; vanligare hos kvinnor (K:M=3:1); debuterar vid 20-40 år; medelåldern är dock oftast runt 50-70Etiologi
Autoimmun sjukdom med oklar etiologiRiskfaktorer
Rökning, kronisk periodontit (?), HLA-DR4/DR1 (93% av patienterna)Patofysiologi
- Hypertrofi av synovialmembranet med ökad mängd synoviocyter, neovaskularisering, ödem och infiltration av mononukleära celler
- Infiltration i synovian av makrofager och T-celler aktiverar synoviocyter, fibroblaster, chondrocyter, och B-celler
- B-celler inducerar antikroppsproduktion och formation av immunkomplex
- Frisatta cytokiner (TNF, IL-1β, IL-6, IL-10, IL-17 och lymfotoxin-β ) leder till fortsatt aktivering av den inflammatoriska processen lokalt och systemiskt (akutfas-reaktionen).
- Aktiverad reumatoid synovium (pannus) växer in i och över ledytan; inflammatoriska mediatorer leder till frisättning av metalloproteinaser och kollagenaser som resulterar i förstöring av ledbrosk och subkondralt ben
Differentialdiagnoser
Monoartrit/oligoartrit: Ospecificerad mono/oligoartrit, reaktiv artrit (Reiter), gikt och andra kristallartriter; Borrelia-artrit, hemartros, trauma, malignitet, infektiös artritPolyartrit: Ospecificerad polyartrit, psoriasisartrit, seronegativ artrit (spondylartrit), reaktiv artrit, SLE, sklerodermi, hemokromatos, sarkoidos
Övrigt: Fibromyalgi, PMR
KLINISKA MANIFESTATIONER
Symtom
Allmänt: Kan angripa alla leder med ett symmetriskt ledengagemangKonstitutionella symtom (50–75 %): Symtomen förekommer under flera månader och inkluderar nedsatt aptit, sjukdomskänsla, trötthet, viktminskning, låggradig feber, ledsmärtor, myalgi och morgonstelhet som ofta startar i en led och efter hand sprider sig till flera leder
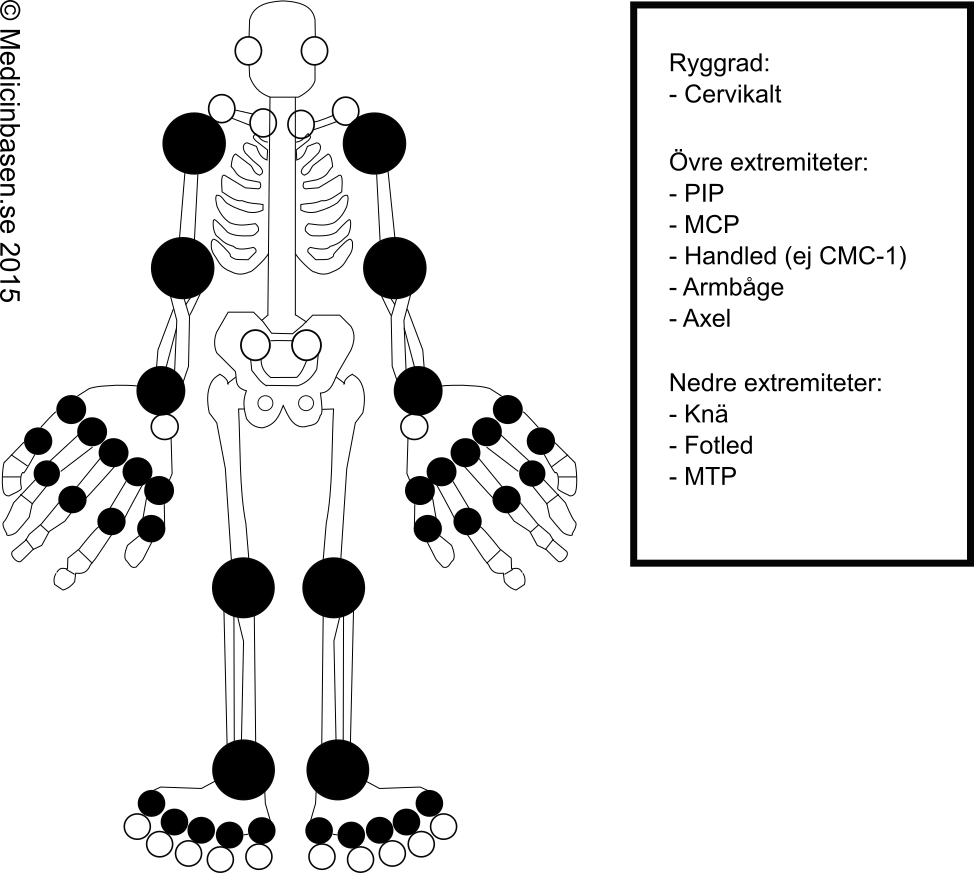
Tidiga symtom: Smärta, svullnad och stelhet i småleder (handled, PIP, MCP) och MTP-leder
Morgonstelhet (> 1 timme): Förbättras med användning och ökar med vila
Akut debut (10-15%): Symtom som startar i flera leder + allmänsymtom
Subakut debut (15–20 %): Symtomen utvecklas inom några dagar eller veckor.
Tecken
Nydebuterad RA: Ofta artriter i MCP-, PIP- och MTP-leder, men debut med mono- eller oligoartrit i andra lederAndra muskuloskeletala tecken: Tenosynovit, bursit, myosit, muskelhypertrofi, subluxation och ulnardrift i MCP-leder eller svanhals- och knapphålsdeformiteter i fingrar
Extra-artikulära manifestationer: e.g. subkutana noduli (underarmens extensorsida) kan finnas redan vid sjukdomsdebuten
Komplikationer
Extra-artikulära sjukdomsmanifestationer: Subkutana noduli, ofta över olecranon, underarmens sträcksidor och sittbensknölen; interstitiell lungsjukdom, Felty-syndrom, glomerulonefrit, sklerit och episklerit, perikardit och pleurit, vaskulit med hudsår eller mononeuritNervpåverkan (synovialsvullnad): Carpaltunnelsyndrom, eller påverkan av nervus ulnaris i armbågshöjd
Ortopediska komplikationer: Senrupturer, atlantoaxial subluxation med neurogen påverkan p.g.a. försvagning av ligamentum transversum atlantis; felställningar och subluxationer i andra leder såsom ulnardeviation i MCP-leder och hammartåfelställningar; Bakercysta
Kardiovaskulär sjukdom: Ischemisk hjärtsjukdom, förmaksflimmer, hjärtsvikt
Annat: Sekundär osteoporos, sekundär amyloidos, infektioner, lymfom, sekundärt Sjögren-syndrom
UTREDNING OCH DIAGNOS
Diagnos
Se nedan| ACR-EULAR klassifikationskriterier 2010 | |
|---|---|
| Kriterier | Poäng |
| 1. Ledengagemang | |
| 1 stor led (axel-, armbågs-, höft-, knä- eller fotled) | 0 |
| 2–10 stora leder | 1 |
| 1–3 små leder (med eller utan engagemang,av stora leder) | 2 |
| 4–10 små leder (med eller utan,engagemang av stora leder) | 3 |
| > 10 leder (minst 1 liten led) | 5 |
| 2. Serologi | |
| Negativ RF och negativ ACPA | 0 |
| Positiv låg koncentration RF eller positiv låg koncentration anti-CCP (< 3x ÖRV) | 2 |
| Positiv hög koncentration RF eller positiv hög koncentration anti-CCP (> 3x ÖRV) | 3 |
| 3. Akutfasreaktanter | |
| Normal CRP och normal SR | 0 |
| Förhöjt CRP eller SR | 1 |
| 4. Symtomduration | |
| < 6 veckor | 0 |
| ≥ 6 veckor | 1 |
| Totalpoäng på ≥ 6: definitiv RA. Minst ≥ 1 ledengageman med definitiv klinisk svullnad som inte förklaras av annan sjukdom | |
| American College of Rheumatology (ACR) Kriterier 1987 |
|---|
| Enligt dessa kriterier anses patienten ha RA om ≥ 4 av nedanståde 7 kriterier uppfylls |
1. Morgonstelhet av minst en timmes duration under minst sex veckor 2. Av läkare iakttagen svullnad i minst tre ledområden under ≥ 6 av 14 möjliga ledområden: höger el vänster PIP, MCP, handled, armbåge, knä, fotled och MTP-leder 3. Svullnad i minst en av handleder, MCP- eller PIP-leder under ≥ 6 veckor 4. Symmetrisk ledsvullnad under minst sex veckor. Bilaterala förändringar i MCP, PIP och MTP acceptabla även utan absolut symmetri 5. Reumatoid nodulus 6. Serum RF positive 7. Röntgenologiskt påvisad periartikulär osteopeni och/eller erosioner i handskelett eller handleder |
Blodprover
ACPA (anti-cyklisk citrullinerad peptid, anti-CCP): Sp > än för RF; påvisas tidigare; bättre prediktion för erosiv sjukdom. Sensitivitet 67% och specificitet 95%IgM-reumatoid faktor (RF): Sensitivitet 69 % och specificitet 85 % för RA. Kan påvisas vid Sjögren-syndrom, sklerodermi och SLE. 5 % av populationen har positiv reumatoid faktor och av dessa har endast 20–25 % RA
Antinukleär antikropp (ANA): Låg specificitet; används i första hand vid misstanke om inflammatorisk systemsjukdom och juvenil idiopatisk artrit
Annat: SR, CRP och andra akutfasreaktanter kan vara förhöjda vid aktiv sjukdom. Inflammatorisk anemi (normokrom) och trombocytos är vanligt
Ledvätskeanalys (Synovialvätskeanalys)
Förhöjt LPK (5–25 x 109/L), negativ odling och frånvaro av kristallerRadiologi
RTG: Kan vara normal vara normal vid debut; kan visa periartikulär urkalkning, reducerad broskhöjd och benerosioner (usurer); felställningar och subluxationer vid etablerad sjukdomUL, MRT (± scintigrafi, DT): Kan användas för att upptäcka tidig synovit och erosion
HANDLÄGGNING
Vårdnivå
Behandlas av allmänläkare och reumatolog. Vid nydiagnoserat fall ska patienten remitteras till reumatologEgenbehandling
Fysisk aktivitet: Avlasta, men immobilisera ej de inflammerade lederna; förbättra kondition, styrka och rörlighet. Uppmuntra till aktiva rörelser trots värkAnnat: RA-anpassad kost, rökstopp
Farmakologisk Behandling
Symtomlindrande läkemedelsbehandling (påverkar inte sjukdomsförloppet):- NSAID-preparat: Minskar värk och stelhet; e.g. naproxen 250 mg 1–2 tabletter morgon och kväll; ibuprofen 400 mg/600 mg 1 tablett 3–4 gånger dagligen + PPI; eller COX-2 hämmare
- Rena analgetika: Vid otillräcklig effekt av eller KI för NSAID-preparat; e.g. paracetamol ± kodein, tramadol eller ± NSAID eller COX-2-hämmare
- Kortikosteroid p.o.: Bör inte initieras i väntan på bedömning av reumatolog eftersom diagnos och insättande av effektiv behandling då riskerar att försenas. Kortikosteroider i låg dos (5-7,5 mg prednisolon/dygn) tillsammans med DMARD-preparat kan minska risken för radiologisk progress finns vid nydebuterad RA
- Lokala injektioner med kortikosteroider: Effektiv behandling av enstaka synoviter. Effekten är övergående. Frekventa injektioner i samma led bör undvikas. Det är oklart hur många injektioner som kan ges i en led utan risk för vävnadsatrofi. Vid god, aseptisk injektionsteknik är risken för infektioner liten
- Syntetiska DMARD: Metotrexat (alternativt leflunomid), sulfasalazin, ciklosporin, antimalariamedel (klorokin, hydroxiklorokin), azatioprin, cyklofosfamid, chlorambucil, mykofenolatmofetil, guldpreparat (används väldigt sällan); auranofin, natriumaurotiomalat)
- Biologiska DMARD: TNF-blockerare (infliximab, etanercept, adalimumab, certolizumabpegol, golimumab), anti-CD20 (rituximab), modifierare av aktivering av T-lymfocyter (abatacept), IL-6-hämmare (tocilizumab), IL-1-blockerare (anakinra)
